psoriazė(žvynuota kerpė) – lėtinė, labai dažna odos liga, žinoma nuo seniausių laikų. Jos paplitimas įvairiose šalyse svyruoja nuo 0, 1 iki 3%. Tačiau šie skaičiai atspindi tik sergančiųjų psoriaze kitomis dermatozėmis dalį arba jos pasireiškimo dažnumą sergantiesiems vidaus ligomis. Kadangi liga dažnai būna lokalizuota ir neaktyvi, pacientai dažniausiai nesikreipia pagalbos į gydymo įstaigas, todėl niekur neregistruojami.
Pagrindinis patogenezinis ryšys, sukeliantis odos bėrimų atsiradimą, yra padidėjęs mitozinis aktyvumas ir pagreitėjęs epidermio ląstelių dauginimasis, dėl kurio apatinių sluoksnių ląstelės „išstumia" viršutines ląsteles, neleisdamos joms keratinizuotis. Šis procesas vadinamas parakeratoze ir jį lydi gausus lupimasis. Didelę reikšmę psoriaziniams odos pažeidimams išsivystyti turi vietiniai imunopatologiniai procesai, susiję su įvairių citokinų – naviko nekrozės faktoriaus, interferonų, interleukinų, taip pat įvairių subpopuliacijų limfocitų sąveika.
Ligos pradžios taškas dažnai yra stiprus stresas – šis veiksnys yra daugumos pacientų anamnezėje. Kiti provokuojantys veiksniai yra odos trauma, vaistų vartojimas, piktnaudžiavimas alkoholiu ir infekcijos.
Daugybė epidermio, dermos ir visų kūno sistemų sutrikimų yra glaudžiai susiję ir negali atskirai paaiškinti ligos vystymosi mechanizmo.
Nėra visuotinai priimtos psoriazės klasifikacijos. Tradiciškai kartu su įprasta (vulgaria) žvyneline išskiriamos eritroderminės, artropatinės, pustulinės, eksudacinės, gutatinės, palmoplantarinės formos.
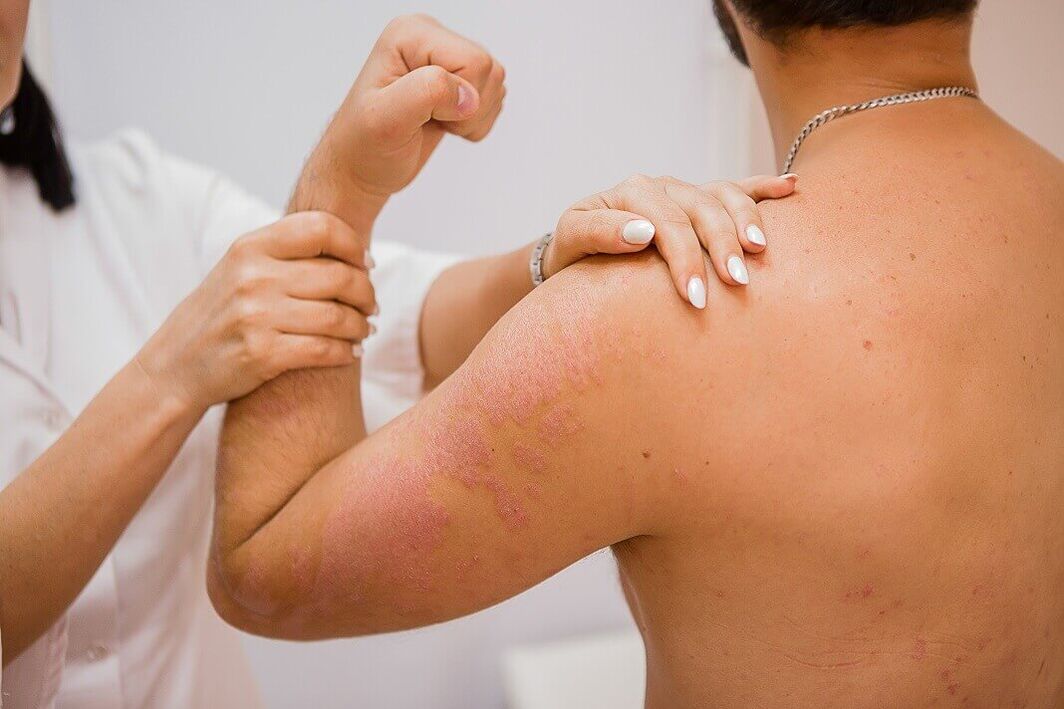
Normali psoriazė kliniškai pasireiškia plokščių papulių, aiškiai atskirtų nuo sveikos odos, susidarymu. Papulės yra rausvai raudonos spalvos ir padengtos palaidomis sidabriškai baltomis žvyneliais. Diagnostikos požiūriu įdomi požymių grupė atsiranda, kai papulės yra subraižytos ir vadinama psoriaze triada. Pirma, atsiranda „stearino dėmės" reiškinys, kuriam būdingas padidėjęs lupimasis nubraukus, todėl papulių paviršius primena stearino lašą. Nuėmus žvynus, pastebimas „galinės plėvelės" reiškinys, pasireiškiantis šlapio blizgančio elementų paviršiaus pavidalu. Po to, toliau gramdant, pastebimas „kraujo rasos" reiškinys – tiksliai apibrėžtų, nesusiliejančių kraujo lašelių pavidalu.
Bėrimas gali būti bet kurioje odos vietoje, tačiau daugiausia lokalizuotas kelio ir alkūnės sąnarių odoje bei galvos odoje, kur liga labai dažnai prasideda. Psoriazinėms papulėms būdingas polinkis augti periferiškai ir susijungti į įvairaus dydžio ir formos apnašas. Apnašos gali būti pavienės, mažos arba didelės, užimančios didelius odos plotus.
Sergant eksudacine psoriaze, pasikeičia lupimo pobūdis – žvyneliai tampa gelsvai pilkšvi, sulimpa ir susidaro pluta, kuri tvirtai priglunda prie odos. Patys bėrimai yra ryškesni ir labiau patinę nei sergant įprastu žvyneline.
Delnų ir padų psoriazė gali būti stebima kaip atskiras pažeidimas arba kartu su pažeidimais kitose vietose. Jis pasireiškia tipiškų papulinės plokštelės elementų forma, taip pat hiperkeratotiniais, į nuospaudą panašiais pažeidimais su skausmingais įtrūkimais ar pustuliniais bėrimais.
Psoriazė beveik visada pažeidžia nagų plokšteles. Patognomoniškiausias yra taškinių įspaudų atsiradimas ant nagų plokštelių, suteikiančių nago plokštelei panašumą į antpirštį. Taip pat gali būti pastebimas nagų atsipalaidavimas, trapūs kraštai, spalvos pakitimai, skersiniai ir išilginiai grioveliai, deformacijos, sustorėjimas, ponagio hiperkeratozė.
Psoriazinė eritrodermija yra viena iš sunkiausių psoriazės formų. Jis gali išsivystyti dėl laipsniško psoriazinio proceso progresavimo ir apnašų susiliejimo, tačiau dažniau atsiranda dėl neracionalaus gydymo. Sergant eritrodermija, visa oda įgauna ryškiai raudoną spalvą, paburksta, infiltruojama, gausiai lupimasis. Pacientus vargina stiprus niežulys, pablogėja bendra būklė.
Radiologiškai daugumai pacientų stebimi įvairūs osteoartikulinio aparato pokyčiai be klinikinių sąnarių pažeidimo požymių. Tokie pokyčiai apima periartikulinę osteoporozę, sąnarių tarpų susiaurėjimą, osteofitus ir cistinį kaulinio audinio valymąsi. Klinikinių apraiškų spektras gali skirtis nuo nedidelės artralgijos iki negalią sukeliančios ankilozinės artrozės. Kliniškai nustatomas sąnarių patinimas, odos paraudimas pažeistų sąnarių srityje, skausmas, ribotas mobilumas, sąnarių deformacijos, ankilozė, suluošinimas.
Pustulinė psoriazė pasireiškia generalizuotais arba ribotais bėrimais, daugiausia lokalizuotais delnų ir padų odoje. Nors pagrindinis šios psoriazės formos simptomas yra pustulių atsiradimas ant odos, kurios dermatologijoje laikomos pustulinės infekcijos pasireiškimu, šių pūslelių turinys dažniausiai yra sterilus.
Guttate psoriazė dažniausiai išsivysto vaikams ir ją lydi staigus smulkių papulinių elementų, išsibarsčiusių po visą odą, bėrimas.
Vyrams ir moterims psoriazė pasireiškia maždaug vienodai. Daugeliui pacientų liga pradeda vystytis iki 30 metų. Daugeliui pacientų yra ryšys tarp paūmėjimų ir metų laiko: dažniau liga paūmėja šaltuoju metų laiku (žiemos forma), daug rečiau – vasarą (vasaros forma). Ateityje ši priklausomybė gali pasikeisti.
Psoriazės metu yra 3 stadijos: progresuojanti, stacionari ir regresinė. Progresuojančiai stadijai būdingas augimas išilgai periferijos ir naujų pažeidimų atsiradimas, ypač ankstesnių pažeidimų vietose (izomorfinė Koebnerio reakcija). Regresavimo stadijoje sumažėja arba išnyksta infiltracija aplink plokštelių perimetrą arba centre.
Vulgari psoriazė skiriasi nuo parapsoriazės, antrinio sifilio, plokščiosios kerpligės, diskoidinės raudonosios vilkligės ir seborėjinės egzemos. Sunkumai iškyla atliekant diferencinę palmoplantarinės ir artropatinės psoriazės diagnostiką.
Sergant vulgarine psoriaze, gyvenimo prognozė yra palanki. Sergant eritrodermija, artropatine ir generalizuota pustuline psoriaze, dėl išsekimo ir sunkių infekcijų išsivystymo galimas neįgalumas ir net mirtis.
Prognozė lieka neaiški dėl ligos trukmės, remisijos trukmės ir paūmėjimų. Bėrimai gali egzistuoti ilgą laiką, daugelį metų, tačiau dažniau paūmėjimai kaitaliojasi su pagerėjimo ir klinikinio atsigavimo periodais. Didelė dalis pacientų, ypač tiems, kuriems netaikomas intensyvus sisteminis gydymas, galimi ilgalaikiai spontaniški klinikinio pasveikimo periodai.
Neracionalus gydymas, savigyda, kreipimasis į „gydytojus" pablogina ligos eigą, sukelia odos bėrimų paūmėjimą ir išplitimą. Štai kodėl pagrindinis šio straipsnio tikslas yra trumpai apibūdinti šiuolaikinius šios ligos gydymo metodus.
Šiandien yra daugybė psoriazės gydymo metodų, šiai ligai gydyti naudojami tūkstančiai skirtingų vaistų. Bet tai reiškia tik tai, kad nė vienas iš būdų nesuteikia garantuoto efekto ir visiškai neišgydo ligos. Be to, nekeliamas gydymo klausimas – šiuolaikinė terapija gali tik sumažinti odos apraiškas, nepaveikdama daugelio šiuo metu nežinomų patogenetinių veiksnių.
Psoriazės gydymas atliekamas atsižvelgiant į bėrimo formą, stadiją, paplitimo laipsnį ir bendrą organizmo būklę. Paprastai gydymas yra sudėtingas, apimantis išorinių ir sisteminių vaistų derinį.
Gydant didelę reikšmę turi paciento motyvacija, šeimyninės aplinkybės, socialinė padėtis, gyvenimo būdas, piktnaudžiavimas alkoholiu.
Gydymo metodus galima suskirstyti į šias sritis: išorinė terapija, sisteminė terapija, fizioterapija, klimatoterapija, alternatyvūs ir liaudies metodai.
Išorinė terapija
Gydant psoriazę labai svarbu gydyti išoriniais vaistais. Lengvais atvejais gydymas pradedamas vietinėmis priemonėmis ir apsiriboja jomis. Paprastai vietiniam vartojimui skirti vaistai yra mažiau linkę turėti šalutinį poveikį, tačiau jie yra veiksmingesni už sisteminį gydymą.
Pažengusioje stadijoje išorinis gydymas atliekamas labai atsargiai, kad nepablogėtų odos būklė. Kuo intensyvesnis uždegimas, tuo mažesnė turėtų būti tepalų koncentracija. Paprastai šiame etape žvynelinės gydymas apsiriboja specialiu kremu, 0, 5–2% salicilo tepalu ir vaistažolių vonelėmis.
Stacionarioje ir regresuojančioje stadijoje nurodomi aktyvesni vaistai - 5-10% naftalano tepalas, 2-5% salicilo tepalas, 2-5% sieros-deguto tepalas, taip pat daugelis kitų gydymo metodų.
Šiuolaikinėmis sąlygomis gydytojas, rinkdamasis gydymo metodą ar konkretų vaistą, turi vadovautis oficialiais protokolais ir formulėmis, kurias parengė sveikatos priežiūros institucijos. Federaliniame vaistų vartojimo vadove (IV leidimas) siūlomi steroidiniai vaistai, salicilo tepalas ir deguto preparatai, skirti vietiniam psoriaze sergančių pacientų gydymui.
Daugiausia dėmesio skirsime vadovuose nurodytiems vaistams.
Drėkinančios medžiagos.Suminkština psoriazinių elementų sluoksniuotą paviršių, mažina odos stangrumą, gerina elastingumą. Naudokite lanolino pagrindo kremus su vitaminais. Literatūros duomenimis, net ir po tokio lengvo poveikio klinikinis poveikis (niežėjimo, eritemos ir lupimo sumažėjimas) pasiekiamas trečdaliui pacientų.
Salicilo rūgšties preparatai. Paprastai naudojami tepalai, kurių salicilo rūgšties koncentracija yra nuo 0, 5 iki 5%. Jis turi antiseptinį, priešuždegiminį, keratoplastinį ir keratolitinį poveikį ir gali būti naudojamas kartu su derva ir kortikosteroidais. Salicilo tepalas minkština sluoksniuotus psoriazinių elementų sluoksnius, taip pat sustiprina vietinių steroidų poveikį, gerindamas jų įsisavinimą, todėl dažnai naudojamas kartu su jais.
Dervos preparatai. Jie ilgą laiką buvo naudojami 5–15% tepalų ir pastų pavidalu, dažnai kartu su kitais vietiniais vaistais. Pas mus naudojami tepalai su medžio (dažniausiai beržo) derva, kai kuriose užsienio šalyse – su akmens anglių degutu. Pastarasis yra aktyvesnis, tačiau, mūsų mokslininkų teigimu, turi kancerogeninių savybių, nors daugybė publikacijų ir užsienio patirtis to nepatvirtina. Derva yra pranašesnė už salicilo rūgštį ir turi priešuždegiminių, keratoplastinių ir anti-eksfoliacinių savybių. Jo naudojimas psoriazei taip pat yra dėl jo poveikio ląstelių dauginimuisi. Skiriant deguto preparatus, reikia atsižvelgti į jo fotosensibilizuojantį poveikį ir inkstų funkcijos pablogėjimo riziką žmonėms, sergantiems nefrologinėmis ligomis.
Plaukams plauti naudojami šampūnai su derva.
Naftalano aliejus. Angliavandenilių ir dervų mišinys, kuriame yra sieros, fenolio, magnio ir daug kitų medžiagų. Naftalano aliejaus preparatai turi priešuždegiminių, absorbuojamų, niežulį mažinančių, antiseptinių, šveičiamųjų ir atkuriamųjų savybių. Psoriazei gydyti naudojami 10–30 % naftalano tepalai ir pastos. Naftalano aliejus dažnai naudojamas kartu su siera, ichtioliu, boro rūgštimi ir cinko pasta.
Vietinis retinoidų gydymas. Pirmasis veiksmingas vietinis retinoidas, patvirtintas naudoti psoriazei gydyti. Šis vaistas mūsų šalyje dar neregistruotas. Tai vandens pagrindu pagaminta želė, kurios koncentracija yra 0, 05 ir 0, 1%. Pagal veiksmingumą jis panašus į stiprius kortikosteroidus. Šalutinis poveikis yra niežulys ir odos dirginimas. Vienas iš šio vaisto privalumų yra ilgesnė remisija, palyginti su GCS.
Šiuo metu naudojami sintetiniai hidroksiantronai.
Natūralaus chrizarobino analogas turi citotoksinį ir citostatinį poveikį, dėl kurio sumažėja oksidacinių ir glikolitinių procesų aktyvumas epidermyje. Dėl to sumažėja epidermio mitozių skaičius, taip pat hiperkeratozė ir parakeratozė. Deja, vaistas turi ryškų vietinį dirginamąjį poveikį, o patekus ant sveikos odos, gali atsirasti nudegimų.
Garstyčių dujų dariniai
Juose yra pūslelių – garstyčių dujos ir trichloretilaminas. Gydymas šiais vaistais atliekamas labai atsargiai, pirmiausia kartą per dieną naudojant tepalus su maža koncentracija mažiems pažeidimams. Tada, jei gerai toleruojamas, padidėja koncentracija, plotas ir naudojimo dažnis. Gydymas atliekamas atidžiai prižiūrint gydytojui, kas savaitę atliekant kraujo ir šlapimo tyrimus. Dabar šie vaistai praktiškai nenaudojami, tačiau labai veiksmingi stacionarioje ligos stadijoje.
Cinko piritionas. Veiklioji medžiaga gaminama aerozolių, kremų ir šampūnų pavidalu. Jis turi antimikrobinį, priešgrybelinį ir antiproliferacinį poveikį - slopina patologinį epidermio ląstelių augimą hiperproliferacijos būsenoje. Pastaroji savybė lemia vaisto veiksmingumą nuo psoriazės. Vaistas mažina uždegimą, mažina psoriazinių elementų infiltraciją ir lupimąsi. Gydymas trunka vidutiniškai mėnesį. Pacientams, kuriems yra galvos odos pažeidimai, gydyti naudojamas aerozolis ir šampūnas, odos pažeidimams - aerozolis ir kremas. Vaistas naudojamas 2 kartus per dieną, šampūnas naudojamas 3 kartus per savaitę. Mūsų šalyje nuo 1995 metų buvo tiriamas visų cinko piritionato dozavimo formų klinikinis efektyvumas ir toleravimas. Remiantis pirmaujančių dermatologijos centrų išvadomis, vaisto veiksmingumas gydant psoriaze sergančius pacientus siekia 85–90%. Remiantis šių ir kitų centrų pirmaujančių specialistų periodiniuose leidiniuose paskelbtais duomenimis, klinikinis išgydymas gali būti pasiektas 3–4 gydymo savaičių pabaigoje. Poveikis vystosi palaipsniui, tačiau labai svarbu, kad gydymo rezultatai būtų akivaizdūs jau pirmos savaitės pabaigoje nuo vaisto vartojimo pradžios – smarkiai sumažėja niežulys, išnyksta lupimasis, o eritema blyškia. Toks greitas klinikinio poveikio pasiekimas atitinkamai lemia greitą pacientų gyvenimo kokybės gerėjimą. Vaistas gerai toleruojamas. Patvirtintas naudoti nuo 3 metų amžiaus.
Tepalai su vitaminu D3. Nuo 1987 metų vietiniam gydymui naudojamas sintetinis vitamino D preparatas3. Daugybė eksperimentinių tyrimų parodė, kad kalcipotriolis slopina keratinocitų dauginimąsi, greitina jų morfologinę diferenciaciją, veikia odos imuninės sistemos veiksnius, reguliuojančius ląstelių dauginimąsi, turi priešuždegiminių savybių. Mūsų rinkoje yra 3 skirtingų gamintojų šios grupės vaistai. Vaistai tepami ant pažeistų odos vietų 1-2 kartus per dieną. Tepalų su D veiksmingumas3maždaug atitinka I, II klasių kortikosteroidų tepalų poveikį, o pagal J. Koo – net III klasę. Naudojant šiuos tepalus, daugumai pacientų (iki 95%) pasireiškia ryškus klinikinis poveikis. Tačiau norint pasiekti gerą efektą, gali prireikti gana daug laiko (nuo 1 mėnesio iki 1 metų), o pažeista vieta neturėtų viršyti 40%. Buvo pranešta apie teigiamą šios medžiagos patirtį vaikams. Vaistas buvo vartojamas 2 kartus per dieną, ryškus poveikis buvo pastebėtas ketvirtos gydymo savaitės pabaigoje. Šalutinis poveikis nenustatytas.
Kortikosteroidiniai vaistai. Medicinos praktikoje jie buvo naudojami kaip išoriniai agentai nuo 1952 m. , kai pirmą kartą buvo parodytas išorinio steroidų vartojimo efektyvumas. Iki šiol farmacijos rinkoje užregistruota apie 50 išoriniam naudojimui skirtų gliukokortikosteroidų preparatų. Tai neabejotinai apsunkina gydytojo pasirinkimą, kuris turi turėti informacijos apie visus vaistus. Tos pačios apklausos duomenimis, dažniausiai psoriazei gydyti skiriami kortikosteroidai yra kombinuoti vaistai.
Terapinį išorinių kortikosteroidų poveikį lemia daugybė potencialiai naudingų poveikių:
- priešuždegiminis poveikis (vazokonstrikcija, uždegiminio infiltrato išnykimas);
- epidermostatinis (antihiperplastinis poveikis epidermio ląstelėms);
- antialerginis;
- vietinis analgetinis poveikis (niežėjimo, deginimo, skausmo, sandarumo jausmo pašalinimas).
GCS struktūros pokyčiai turėjo įtakos jų savybėms ir aktyvumui. Taip atsirado gana didelė vaistų grupė, besiskirianti savo chemine struktūra ir aktyvumu. Hidrokortizono acetatas šiandien praktiškai nenaudojamas psoriazei gydyti, jis naudojamas klinikiniuose tyrimuose, lyginant su naujai pagamintais vaistais. Pavyzdžiui, manoma, kad jei hidrokortizono aktyvumas laikomas vienu, tai triamcinolono acetonido aktyvumas bus 21 vienetas, o betametazono - 24 vienetai. Iš antros klasės vaistų nuo psoriazės dažniausiai vartojamas flumetazono pivalatas kartu su salicilo rūgštimi, o moderniausi – nefluorinti kortikosteroidai. Dėl minimalios šalutinio poveikio rizikos tepalai ir kremai su aklometazonu yra patvirtinti naudoti jautrioms vietoms (veidui, odos raukšlėms), vaikų ir pagyvenusių žmonių gydymui, tepant didelius odos plotus.
Tarp trečios klasės vaistų galima išskirti fluorintų kortikosteroidų grupę. Šių vaistų vartojimo (nors ir ne nuo psoriazės) farmakoekonominė analizė, kurią sudaro kainos/saugumo/veiksmingumo santykio tyrimas, pagal duomenis atskleidė palankius betametazono valerato rodiklius – greitą gydomojo poveikio vystymąsi, mažesnes gydymo kainas. gydymas.
Gydant žvynelinę reikėtų pradėti nuo lengvesnių vaistų, o pasikartojantiems paūmėjimams ir vartojamų vaistų neveiksmingumui duoti stipresnius. Tačiau tarp amerikiečių dermatologų populiari tokia taktika: pirma, norint pasiekti greitą efektą, naudojamas stiprus GCS, o po to pacientas perkeliamas prie vidutinio ar silpno vaisto palaikomajam gydymui. Bet kokiu atveju stiprūs vaistai vartojami trumpais kursais ir tik ribotose srityse, nes skiriant juos, yra didesnė šalutinio poveikio tikimybė.
Be šios klasifikacijos, vaistai skirstomi į skirtingų kartų fluorintus, difluorintus ir nefluorintus vaistus. Nefluorinti pirmosios kartos kortikosteroidai (hidrokortizono acetatas), palyginti su fluorintais, paprastai yra mažiau veiksmingi, bet saugesni nepageidaujamų reakcijų požiūriu. Dabar mažo nefluorintų kortikosteroidų veiksmingumo problema jau išspręsta – sukurti ketvirtos kartos nefluorinti vaistai, savo stiprumu prilyginami fluorintiesiems, o saugumui – su hidrokortizono acetatu. Vaisto poveikio stiprinimo problema sprendžiama ne halogeninant, o esterifikuojant. Tai ne tik sustiprina poveikį, bet ir leidžia vieną kartą per dieną naudoti esterifikuotus vaistus. Tai ketvirtos kartos nefluorinti kortikosteroidai, kurie šiuo metu pirmenybę teikia vietiniam vartojimui sergant psoriaze.
Standartinis šalutinis poveikis vartojant vietinius steroidus yra odos atrofija, hipertrichozė, telangiektazija, pustulinės infekcijos, sisteminis poveikis, turintis įtakos pagumburio-hipofizės-antinksčių sistemai. Naudojant aukščiau paminėtus šiuolaikinius vaistus be fluoro, šis šalutinis poveikis sumažinamas iki minimumo.
Farmacijos įmonės stengiasi įvairinti dozavimo formų asortimentą ir gaminti GCS tepalų, kremų ir losjonų pavidalu. Riebalinis tepalas, sudarantis plėvelę ant pažeidimo paviršiaus, sukelia efektyvesnę infiltracijos rezorbciją nei kitos vaisto formos. Kremas geriau malšina ūminį uždegimą, drėkina, vėsina odą. Losjono be riebalų pagrindas užtikrina lengvą jo pasiskirstymą ant galvos odos, nesulipindamas plaukų.
Literatūros duomenimis, vartojant, pavyzdžiui, mometazoną 3 savaites, teigiamą gydomąjį poveikį (bėrimų skaičiaus sumažėjimą 60–80%) galima pasiekti beveik 80% pacientų. Pasak V. Yu. Udzhukhu, palankiausią „veiksmingumo / saugumo" santykį galima pasiekti naudojant hidrokortizono butiratą. Ryškus klinikinis poveikis vartojant šį vaistą derinamas su geru toleravimu - autoriai nepastebėjo jokių nepageidaujamų reakcijų nė vienam pacientui, kuris buvo gydomas, net ir tepant ant veido. Ilgai vartojant kitus kortikosteroidus, dėl šalutinio poveikio atsiradimo reikėjo nutraukti gydymą. B. Bianchi ir N. G. Kočergino teigimu, palyginus mometazono fuorato ir metilprednizolono aceponato klinikinio vartojimo rezultatus, nustatytas toks pat šių vaistų veiksmingumas, kai jie naudojami išoriškai. Nemažai autorių (E. R. Arabian, E. V. Sokolovsky) siūlo psoriazės gydymą kortikosteroidais. Išorinį gydymą rekomenduojama pradėti kombinuotais vaistais, kurių sudėtyje yra kortikosteroidų (pavyzdžiui, betametazono ir salicilo rūgšties). Vidutinė tokio gydymo trukmė yra apie 3 savaites. Vėliau pereinama prie gryno GCS, pageidautina trečios klasės (pavyzdžiui, hidrokortizono butirato arba mometazono furoato).
Pacientus traukia steroidinių vaistų vartojimo paprastumas, galimybė greitai palengvinti klinikinius ligos simptomus, prieinamumas, kvapo nebuvimas. Be to, šie vaistai nepalieka riebių dėmių ant drabužių. Tačiau jų vartojimas turėtų būti trumpalaikis, kad nepablogėtų ligos eiga. Ilgai vartojant steroidinius tepalus, išsivysto priklausomybė. Staigus kortikosteroidų vartojimo nutraukimas gali sukelti odos procesų paūmėjimą. Literatūroje nurodoma skirtinga remisijos trukmė po vietinio gydymo kortikosteroidais. Dauguma tyrimų rodo trumpalaikę remisiją – nuo 1 iki 6 mėnesių.
Psoriazei veiksmingiausi yra steroidinių hormonų deriniai su salicilo rūgštimi. Salicilo rūgštis dėl savo keratolitinio ir antimikrobinio poveikio papildo dermatotropinį steroidų aktyvumą.
Patogu galvos odą tepti kombinuotais losjonais su kortikosteroidais ir salicilo rūgštimi. Autorių teigimu, kombinuotų vaistų efektyvumas siekia 80 – 100%, tuo tarpu odos išvalymas vyksta labai greitai – per 3 savaites.
Apibendrinant, reikia pasakyti, kad praktikoje gydytojas visada turi nuspręsti, ar naudoti tik išorinius gydymo metodus, ar skirti juos kartu su bet kokia sistemine terapija, siekiant padidinti gydymo efektyvumą ir pailginti remisiją.






















